Содержание:
Замершая беременность — это распространенная патология, при которой эмбрион погибает на ранних этапах, но остается в матке. Согласно последним исследованиям Американской ассоциации акушеров-гинекологов, замершая беременность происходит в 17% от всех зачатий. В отличие от выкидыша, у этого состояния может не быть резких симптомов, которые позволяют своевременно определить это состояние, поэтому для её диагностики важно проводить своевременные плановые осмотры и скрининги.
В этой статье мы расскажем всё, что сегодня известно об этом состоянии: причинах, симптомах, лечении и способах предотвратить проявление в будущем.
Что такое замершая беременность?
Замершая беременность — это патология развития беременности. Её также называют неразвивающейся. При этом состоянии плод умирает, но организм женщины не распознаёт его гибель. По этой причине выкидыша не происходит, а плацента продолжает выделять гормоны. Из-за этого женщина может не ощущать прекращение беременности, а её признаки сохраняются.
Это частая патология. Ею заканчивается примерно каждая 5 беременность. Точную частоту проявления этого состояния определить проблематично, так как большинство случаев приходятся на ранние сроки, и женщина вообще может не заметить, что была беременна, так как замирание заканчивается ранним автоабортом, который легко спутать с поздней или атипично обильной менструацией.
Чаще всего замирание происходит в I триместре, но может произойти и позже. Традиционно различают несколько критических периодов, когда риск особенно высок:
- прикрепление эмбриона к стенкам матки
- формирование органов эмбриона
- образование плаценты
Замирание во II и III триместре происходит гораздо реже, но такое также может произойти. В этом случае важно своевременно обратиться ко врачу, так как запоздалая диагностика может привести к бесплодию. К счастью, современное развитие медицинских и генетических технологий позволяет проводить эффективное лечение бесплодия и диагностику причин невынашивания.
Чем замершая беременность отличается от выкидыша?
Критерии
Выкидышем называется любая самопроизвольная потеря беременности до 24 недель. Выкидыш считается ранним, если он произошел до 13 недели. Выкидыш, который произошел между 13 и 24 неделями, называют поздним.
В западной классификации замершая беременность считается одним из проявлений выкидыша. Королевская ассоциация акушеров-гинекологов Великобритании называет её отсроченным или бессимптомным выкидышем. Так как у такого состояния нет резких симптомов, он диагностируется, когда на УЗИ выявляется нежизнеспособная беременность без сопутствующей боли и кровотечения.
Источник: Королевская ассоциация акушеров-гинекологов Великобритании
Как определить симптомы замершей беременности?
Первым симптомом того, что произошло замирание может стать исчезновение привычных признаков: тошноты, рвоты и гиперсаливации. В случае, если мёртвый плод остаётся в полости матки дольше 3-4 недель, может появиться слабость, головокружение, лихорадка.
Другим важным симптомом является отсутствие движения плода в положенный срок. Кроме того, через 3-6 дней после смерти плода исчезают увеличение и болезненные ощущения в области молочных желёз, их размеры уменьшаются. Через 2–6 недель после гибели плода могут появиться боль и кровянистые выделения из половых путей.
Замершая беременность обычно диагностируется во время планового ультразвукового сканирования в рамках дородовой помощи. Скрининг может показать, что у плода нет сердцебиения или что плод слишком мал для текущего срока.
Если сердцебиение все еще есть, то через 10-14 дней должен быть проведён повторный скрининг, чтобы убедиться в нормальном развитии плода.
Что делать при появлении симптомов замершей беременности?
Обратиться к гинекологу как можно быстрее. Способ определения этого состояния зависит от срока. При сроке до 10 недель специалист определит состояние по анализам гормона ХГЧ. Если его уровень не повышается с течением времени, можно констатировать, что произошло замерание. Для подтверждения диагноза также можно использовать УЗИ. Во время скрининга врач сопоставляет размер плода с текущим сроком.
При сроке от 10 недель гинеколог определяет состояние по отсутствию сердцебиения на УЗИ.
УЗИ — наиболее информативный метод диагностики неразвивающейся беременности, позволяющий поставить диагноз задолго до появления жалоб. При этом выявляют отсутствие эмбриона в полости плодного яйца после 7 недели гестации или отсутствие сердцебиения плода.
Источник: Междисциплинарная ассоциация специалистов репродуктивной медицины
После постановки диагноза врач может предложить несколько стратегий прерывания:
Эта тактика применяется на ранних сроках под обязательным наблюдением врача. Она рассчитана на самостоятельный последующий выкидыш без использования препаратов и хирургического вмешательства.
Условиями для выбора тактики выжидания являются выраженные симптомы: небольшие кровянистые выделения и умеренные боли. При этом врач должен убедиться в том, что у женщины отсутствуют инфекции и обильное маточное кровотечение.
Недостаток этой тактики состоит в том, что в случае, если выкидыша всё-таки не произойдёт, придётся прибегнуть к хирургическому вмешательству. Кроме того, при автоаборте некоторые ткани плода могут остаться в полости матки. В этом случае также понадобится помощь хирурга.
В России медикаментозный аборт применяется до 6 недели. За рубежом в некоторых странах этот срок расширен до 12 недель. В некоторых регионах России медикаментозный аборт проводится вплоть до 9 недели, на основании местных клинических протоколов. У медикаментозного аборта есть противопоказания: внематочная беременность, аллергическая реакция на мифепристон или мизопростол, порфирия, хроническая почечная или печёночная недостаточность.
При проведении аборта медикаментозно препарат должен быть введён пациентке под контролем врача. Через некоторое время после приёма у пациентки начинаются схватки и кровотечение, в результате чего происходит выкидыш. При медикаментозном аборте очень часто проявляются побочные эффекты препарата, например, озноб и лихорадка. В этом случае врач должен назначить дополнительные лекарства для снятия симптомов.
Для контроля результатов медикаментозного аборта через 7-14 дней после процедуры необходимо провести УЗИ. На нём врач проверит, полностью ли опорожнилась матка. Если часть тканей плода осталась в полости матки, врач предложить выжидательную тактику, либо выскабливание.
Выскабливание — это хирургическая операция по удалению тканей плода и плаценты из полости матки. Она рекомендуется, если у женщины начались анемия и обильные кровотечения. Кроме того, выскабливание показано, если срок составляет больше 12 недель.
Выскабливание — самый быстрый способ прервать беременность, однако его следствием почти всегда становится хронический эндометрит.
Вакуум-аспирация— это хирургическая операция, при которой врач вводит в полость матки специальную трубку, с помощью которой отсасывает ткани плода и плаценту. Она проводится на сроке до 12 недель. Вся процедура занимает около 15 минут, после чего пациентка некоторое время находится под наблюдением врача.
Поскольку вакуум-аспирация требует меньше обезболивающих средств и ресурсов, её рекомендуют как лучшую альтернативу выскабливанию. Кроме того, вакуум-аспирация и медикаментозный метод не ухудшают прогноз будущей беременности в сравнении с выжидательной тактикой.
Выбор тактики прерывания зависит от состояния женщины и срока. Междисциплинарная ассоциация специалистов репродуктивной медицины так описывает практику прерывания замершей беременности:
При остановке развития гестации, выявленной на основании ультразвуковых признаков, в течение 2 недель самостоятельное опорожнение полости матки происходит у 61% женщин (результаты наблюдения за 203 пациентками, согласившимися на выжидательную тактику из 28212). При этом вероятность самостоятельного опорожнения полости матки в течение 2 нед составляет 53% при анэмбрионии и 35% — при гибели эмбриона. Ещё у 2,5% на протяжении тех же 2 недель выжидательной тактики возникают показания для дилатации и кюретажа (инфекционно-воспалительные осложнения или кровотечение). У оставшихся 36,5% плодное яйцо и дальше задерживается в полости матки и всё равно требует её артифициального опорожнения.
Источник: Междисциплинарная ассоциация специалистов репродуктивной медицины
Каковы причины замершей беременности?
Точный механизм замирания всё ещё является предметом изучения учёных. Тем не менее, причины замершей беременности могут быть объединены в 5 групп:
- Нарушение анатомии половых органов Под ними как правило понимаются врождённые или приобретенные аномалии матки.
- Генетические или хромосомные аномалии плода Они могут быть как наследственными, так и спонтанными.
- Патологические состояния эндометрия Они обычно характеризуются его неполноценностью и неспособностью обеспечить процессы гестации, в том числе в связи с хроническими заболеваниями матери
- Нарушения свёртываемости крови Например, наследственные тромбофилии и антифосфолипидный синдром.
- Другие причины К ним относятся аномальная активность NK-клеток, наличие аллоиммунных антител или HLA-несовместимость партнёров.
Нарушение анатомии половых органов
Под структурными аномалиями половых путей как правило понимаются врождённые или приобретенные аномалии матки. Врождённые дефекты матки диагностируют у 10–25% женщин с привычным невынашиванием. В целом у женщин без нарушений репродуктивной функции вероятность врождённых дефектов составляет 5%.
- Полное удвоение матки
- Двурогая матка
- Седловидная матка
- Однорогая матка
- Частичная внутриматочная перегородка
- Полная внутриматочная перегородка
К приобретённым анатомическим дефектам относятся истмико-цервикальная недостаточность, субмукозная миома и внутриматочные синехии, в том числе синдром Ашермана. При последнем синехии полностью или частично облитерируют полость матки из-за предшествующего кюретажа или неразвивающейся беременности.
При аномалиях анатомии матки плод перестаёт развиваться из‑за гормональных расстройств или неправильного прикрепления к маточной стенке.
Генетические или хромосомные аномалии плода
Хромосомные и генетические нарушения — самая частая причина выкидыша. На неё приходится до 85% всех неразвивающихся беременностей. Из-за такой высокой частоты, при возникновении у женщины первичного невынашивания врачи рекомендуют придерживаться выжидательной тактики, так как самопроизвольный выкидыш рассматривается как избавление организма матери от нежизнеспособного плода с генетическими и хромосомными нарушениями.
В случае привычного невынашивания доля генетических причин также остаётся высокой. В таких случаях врачи рекомендуют провести генетический анализ для выявления причин.
Сделайте тест
Обратитесь к врачу-генетику, если у вас произошло замирание. Он расскажет вам о ваших генетических рисках и проведёт генетическое тестирование для того, чтобы выяснить генетическую причину. Мы рекомендуем сделать это сразу после того, как вам диагностировали неразвивающуюся беременноть, так как для проведения генетического теста нам понадобится абортивный материал.
Различают количественные и качественные хромосомные абберации. К причинам количественных аббераций относятся случаи нерасхождения парных хромосом в яйцеклетках и сперматозоидах, при которых возникает моносомия или трисомия, диспермия, то есть оплодотворение яйцеклетки двумя и более сперматозоидами с образованием полиплоидного зародыша, а также сбои во время первых митотических делений оплодотворённой яйцеклетки.
Качественные хромосомные аберрации чаще всего представлены транслокациями у одного из партнёров. К ним относятся реципрокные транслокации, робертсоновские транслокации, изменения женских половых хромосом, делеции, инверсии и другие нарушения.
Кроме того, с возрастом матери повышается риск анеуплоидии. Наиболее распространённым вариантом является трисомия. Трисомия 21-й хромосомы известна как синдром Дауна, 13-й хромосомы — как синдром Патау, 18-й хромосомы — как синдром Эдвардса.
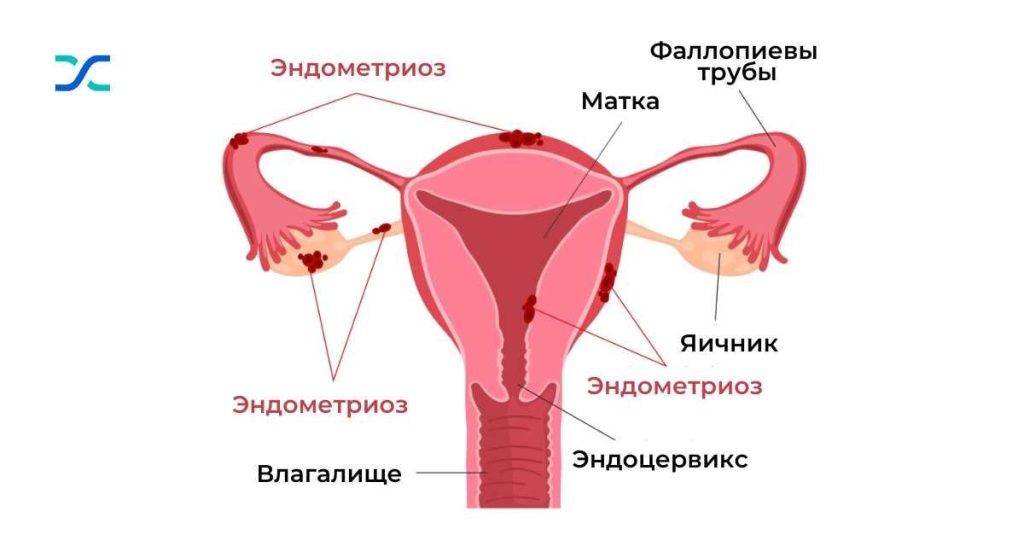
Патологии эндометрия
У здоровой женщины эндометрий находится только в полости матки, однако при эндометриозе ткань накапливается и за её пределами, что может искажать положение матки, маточных труб и яичников. Эндометриоз значительно осложняет наступление беременности: у женщин с этим заболеванием риск не выносить ребёнка на 80% выше, чем у здоровых.
Нарушение свёртываемости крови
Тромбофилические нарушения значительно снижают возможность забеременеть и выносить плод. Чаще всего речь идет об антифосфолипидном синдроме и полиморфизмах генов гемостаза.
Антифосфолипидный синдром
Определение
Антифосфолипидный синдром — это аутоиммунное гиперкоагуляционное состояние, вызванное антифосфолипидными антителами. АФС провоцирует образование тромбов как в артериях, так и в венах, из-за чего ухудшается кровоснабжение плода и повышается риск невынашивания.
Источник: Королевская ассоциация акушеров-гинекологов Великобритании
Наличие мутаций и однонуклеотидных замен в генах, ассоциированных с развитием тромбофилии увеличивает риск возникновения тромбозов, что также приводит к нарушениям гестации и плацентарного кровообращения.
Инфекции
В период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. В этот период она особенно подвержена различным инфекциям. Они могут воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду. Инфекции не являются отдельной группой причин замершей беременности, но могут повышать её риск.
- ВИЧ
- Герпес
- Парвовирус В19
- Сифилис
- Токсоплазмоз
- Вагиноз
- Краснуха
- Лихорадка денге
- Цитомегаловирусная инфекция
- Гонорея
- Малярия
- Хламидиоз
Как проходит восстановление после замершей беременности?
Так как следствием замершей беременности часто является хронический эндометрит, после прерывания пациентке следует пройти курс лечения от этого заболевания. Лечение необходимо проходить в первые три месяца после потери плода. Оно включает курс антибиотиков и, в некоторых случаях, гормональные, нестероидные противовоспалительные препараты, а также физиотерапию.
Без должного лечения вероятность успешного вынашивания в будущем снижается до 18%.
Как предотвратить замершую беременность в будущем?
Самой частой причиной этого состояния остаются хромосомные нарушения. Наличие хромосомных аномалий выявляют при проведении генетического исследования. Большинство из них являются случайными нарушениями в половых клетках здоровых родителей, однако иногда хромосомные аномалии плода могут быть результатом структурных изменений в кариотипе одного из родителей.
Для того, чтобы такие изменения не стали причиной привычного невынашивания, необходима консультация узкого специалиста, врача-генетика. Вместе с ним вы сможете изучить историю болезни, ваши генетические особенности и сформировать стратегию для успешного последующего вынашивания.
«Анеускрин PLUS» - это молекулярно-генетическое исследование при неразвивающейся беременности на хромосомные и летальные моногенные заболевания.